Спостерігання і догляд за хворими після оперативного втручання на органах дихання мають свої особливості, пов'язані із забезпеченням газообміну в легенях. Тому в цих хворих після операції, а також при захворюваннях органів дихання спостерігають зміну типу дихання, його глибини, частоти й ритму. Встановити ці показники доволі просто, але при цьому необхідно, щоб хворий не помітив, що лікар стежить за його диханням, адже він мимоволі може змінити частоту й глибину дихальних рухів. Найпростіше взяти руку хворого, неначе для вимірювання пульсу. Сестра записує кількість дихальних рухів у карті реанімації або в температурному листку. Важливими симптомами захворювання органів дихання і перебігу післяопераційного періоду можуть бути задишка, кашель і кровохаркання. Про ці симптоми медична сестра повинна повідомити лікарю.
У передопераційний і післяопераційний періоди у пацієнтів із захворюваннями органів дихання може частково або повністю зникнути кашльовий рефлекс. У післяопераційний період кашльовий рефлекс може затримуватися через біль. У такому разі застосовують апарати штучного кашлю. Велика перевага цих апаратів у тому, що зумовлений ними штучний кашель не супроводжується підвищенням внутрішньогрудного тиску.
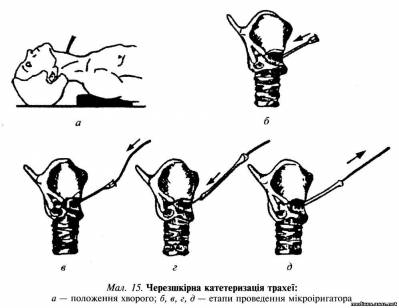
У післяопераційний період, якщо хворий не спроможний відкашляти мокротиння, може з'явитися необхідність пункції трахеї або накладання мікротрахеостоми (мал. 15) і введення в трахею лікувальних препаратів. Хворого вкладають на спину, під плечі підкладають валик, голову трохи відкидають назад. Пункцію трахеї можна проводити під місцевою анестезією 0,25—0,5 % розчином новокаїну або лідокаїну. Трахею пунктують по середній лінії на 2 см нижче від перснеподібного хряща. Голку спрямовують перпендикулярно до трахеї. У разі потрапляння голки в трахею з'являється відчуття провалювання. Після цього голку переводять паралельно до трахеї і вводять лікувальну суміш. Зазвичай одразу з'являється кашель і відходить мокротиння.
Якщо лікувальні речовини необхідно вводити у трахею кілька разів на добу, на 1—2 тиж. можна накласти мікротрахеостому. При цьому положення хворого і знеболювання такі самі, що й при пункції трахеї. Пункцію трахеї виконують товстою голкою нижче від перешийка щитоподібної залози. Спочатку голку проводять перпендикулярно, а проколюють трахею під невеликим кутом у напрямку біфуркації. Для пригнічення кашльового рефлексу в трахею через голку вводять кілька крапель 1 % розчину дикаїну або 2—4 мл 10 % розчину новокаїну. Через просвіт голки в трахею вводять мікроіригатор, голку виймають, а мікроіригатор закріплюють лігатурою. Місце введення мікроіригатора заклеюють пластиром. На зовнішній кінець мікроіригатора надягають голку, через яку вводять лікувальні препарати. Швидке введення спричинює кашель, що сприяє очищенню бронхового дерева. У разі краплинного введення, особливо з попередньою анестезією, кашлю не буває.
Під час кровохаркання в мокротинні з'являються домішки крові. Кровохаркання будь-якого походження може передувати легеневій кровотечі. Поява крові під час кровохаркання зазвичай пов'язана з кашлем. Кров із легенів має яскраво-червоне забарвлення, піниста, лужної реакції. Кровохаркання і легеневі кровотечі можна спостерігати при розпаді пухлин легенів, абсцесах і туберкульозі легенів, бронхоектатичній хворобі тощо. Кровохаркання в післяопераційний період — грізний симптом, що передує легеневій кровотечі і потребує термінової реторакотомії.
При значному кровохарканні або легеневій кровотечі хворого кладуть на живіт лицем донизу. Подушку прибирають, а ножний кінець ліжка піднімають на 30— 60 см. Голову хворого обв'язують навколо чола рушником, кінець рушника прив'язують до спинки ліжка, голова хворого має бути розташована нижче від тулуба й ніг. При цьому дихальні шляхи очищуються від крові, оскільки вона вільно стікає і не потрапляє в прилеглі бронхи. У такому положенні хворий має перебувати 4—6 год.
Паралельно проводять гемостатичну терапію: внутрішньовенно вводять 1 % розчин кальцію хлориду, желатиноль, фібриноген, вітамін К, свіжу кров тощо.
При туберкульозній кровотечі або рясному кровохарканні для гемостазу порушують питання про накладання пневмотораксу. (Збудник туберкульозу - http://med-microbiology.com/index/vozbuditel_tuberkuleza/0-133)
У разі кровохаркання або легеневої кровотечі хворих годують охолодженою, легко засвоюваною, вітамінізованою, високої енергетичної цінності рідинною їжею в малих порціях. Розширення дієти надалі залежить від загального стану хворого і характеру патологічного процесу.
Після оперативних втручань на легенях, бронхах, плеврі спочатку можуть розвинутися різні ускладнення, тому медична сестра не повинна залишати таких хворих без нагляду, вона має стежити за характером дихання, пульсом, артеріальним тиском, станом дренажів і температурою тіла. Про всі зміни цих показників слід доповідати лікарю.
Медична сестра має стежити за тим, щоб судини під дренажами не переповнювалися, звертати ретельну увагу на характер і кількість виділень через дренажі. У разі припинення функціонування дренажу зобов'язана доповісти лікареві. Спостерігання за станом пов'язок також входить в обов'язки медичної сестри, оскільки порушення пов'язки може зумовити потрапляння мікроорганізмів у рану і спричинити подальше нагноєння її. Необхідно стежити за тим, щоб положення хворого напівсидячи не змінювалося.
У хворих з емпіємою плеври у разі тривалого дренування необхідно постійно стежити за станом дренажу. Якщо рідина з плевральної порожнини підтікає, можлива мацерація шкіри. Ці місця треба щодня обмивати теплою водою і змащувати пастою Лассара.
На 6—7-й день після операції хворим дозволяють ходити. При цьому медична сестра повинна підтримувати хворого, допомогти йому підвестися з ліжка, пояснити, щоб він спочатку проходжувався лише у палаті, під її наглядом. Підбадьорливі розмови запобігають очікуваному болю у хворого і надають йому впевненості в сприятливому завершенні хвороби.